结构生物化学/细胞信号通路/内分泌系统
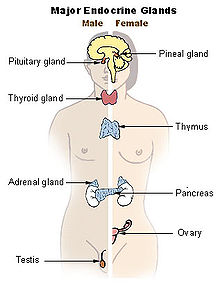
内分泌系统由无管腺体组成,它们协同工作并分泌不同的激素来调节人体。作为一种信息信号系统,激素调节生物体的许多功能。
内分泌系统中涉及多种类型的信号传导,包括:自分泌、旁分泌和旁分泌。自分泌激素作用于分泌细胞本身,旁分泌激素仅作用于邻近细胞,旁分泌激素作用于发射细胞或相邻细胞。
按顺序发出信号的腺体数量称为轴。典型的内分泌腺包括垂体、甲状腺、肾上腺、胰腺、卵巢和睾丸。
垂体又称脑垂体,大小约为豌豆大小,重约0.5克,位于下丘脑底部脑底部,位于一个小的骨腔(蝶鞍)中,被一个硬脑膜折叠(蝶鞍隔膜)覆盖。它被认为是主要的腺体,因为它分泌调节体内平衡的激素。它在功能上通过正中隆起与下丘脑相连。
垂体前叶(腺垂体)合成并分泌重要的激素,如:ACTH、TSH、PRL、GH、内啡肽、FSH 和 LH,并在下丘脑-垂体门脉系统的下丘脑影响下释放。下丘脑激素沿着轴突移动,直到它们从末端树突释放到下丘脑-垂体门脉系统的血管中。然后它们被带到腺垂体,在那里细胞被激素特异性受体刺激,从而触发特定激素的释放。垂体前叶分为称为结节部、中间部和远侧部的区域。
垂体后叶(神经垂体)储存并释放催产素和抗利尿激素(ADH 和 AVP)。催产素具有正反馈回路,并从下丘脑的室旁核释放。ADH(加压素)和 AVP(精氨酸加压素)从下丘脑的视上核释放。ADH 受血液渗透压控制。随着血液渗透压升高,信号导致视上核释放的 ADH 增加。如果在视上核和室旁核附近灌注浓缩溶液,这也可能发出增加 ADH 释放的信号。
神经垂体和腺垂体释放激素的过程非常相似。在神经垂体中,激素在下丘脑的视上核和室旁核(在大脑中 - 大部分是在视上核合成)中合成。然后,这些激素被输送到垂体后叶,在那里它们被储存在这些神经元的末端并从这些神经元的末端释放,这些神经元的细胞体在下丘脑核中。这些末端就像神经元之间的突触末端,除了它们将它们的“传递物”释放到血液中而不是其他神经元中。最后,当投射到神经垂体中的下丘脑细胞的电活动增加时,就会发生这些激素的释放。在腺垂体中,细胞合成和储存的激素的释放受下丘脑细胞产生的局部激素控制。这些下丘脑激素(称为释放激素或释放抑制激素)都是肽类。这些释放激素沿着下丘脑神经元的轴突运输,在那里它们从类似突触的末端树突释放。突触终止于垂体柄的正中隆起中的门脉系统的血管上(门脉系统是一组连接两个器官的毛细血管床的静脉,而不是连接器官的毛细血管床与循环的其余部分)。然后,释放激素被血液带到腺垂体,在那里它们刺激具有激素特异性受体的细胞释放其储存的激素。中间叶产生促黑素细胞激素 (MSH)。
功能:垂体激素有助于控制:生长、血压、乳汁分泌、男女两性性器官功能、甲状腺功能、代谢、水分调节、分泌 ADH 控制肾脏的水分吸收和体温调节。
甲状腺位于颈部甲状软骨下方,控制着身体燃烧能量、制造蛋白质的速度,以及对激素的敏感性。甲状腺产生自己的激素,包括甲状腺素 (T4) 和三碘甲状腺原氨酸 (T3),它们调节代谢率,并影响体内其他系统生长和功能速率。
甲状腺由下丘脑和垂体控制,其名称来源于希腊语“盾牌”,因为其形状与甲状软骨的形状相似。
涉及甲状腺的最常见问题包括:甲状腺功能亢进和甲状腺功能减退。甲状腺功能亢进是指甲状腺过度活跃,而甲状腺功能减退是指甲状腺活动不足。
重要的激素是甲状旁腺激素 (PTH),它受血液中钙的调节。它的主要功能是提高血液钙水平。它由甲状旁腺分泌,导致骨骼释放肾脏中的 Ca2+。PTH 还刺激肾脏激活维生素 D,促进肠道从食物中吸收 Ca2+。
肾上腺也称为肾上腺,呈星形,位于肾脏顶部,负责通过合成皮质类固醇和儿茶酚胺(分别使用皮质醇和肾上腺素)来释放与压力相关的激素。
肾上腺皮质对于从胆固醇合成皮质类固醇激素至关重要。皮质醇和皮质酮合成的来源是下丘脑-垂体-肾上腺轴。在正常无压力的情况下,人体肾上腺每天产生相当于 35-40 毫克醋酸可的松的量。它们还有其他功能,包括产生雄激素(如睾酮)和通过分泌醛固酮调节水和电解质浓度。肾上腺皮质受垂体分泌的神经内分泌激素、肾素-血管紧张素系统和下丘脑的调节。
肾上腺皮质的三个层分别是:球状带、束状带和网状带。球状带是产生盐皮质激素的地方,盐皮质激素影响身体的钠稳态。束状带在人体中产生糖皮质激素。皮质醇分泌受垂体前叶分泌的促肾上腺皮质激素 (ACTH) 的刺激。在没有 ACTH 的情况下,束状带分泌基础水平的皮质醇。网状带主要产生脱氢表雄酮 (DHEA) 和 DHEA 硫酸酯。
肾上腺髓质是肾上腺的核心,被肾上腺皮质包围,因为它将分泌物直接释放到血流中。髓质的嗜铬细胞是循环中水溶性儿茶酚胺的主要来源,儿茶酚胺来源于酪氨酸:肾上腺素(肾上腺素)和去甲肾上腺素(去甲肾上腺素)。这是神经系统启动的“战或逃”反应的一部分。
动脉和静脉为肾上腺供血。肾上腺上动脉由膈下动脉提供。肾上腺中动脉由腹主动脉提供,肾上腺下动脉由肾动脉提供。右侧肾上腺静脉引流到下腔静脉,左侧肾上腺静脉引流到左肾静脉,也称为左膈下静脉。肾上腺静脉可能与膈下静脉形成吻合(血管的分支和重新连接)。
胰腺位于腹部深处,胃和脊柱之间,被称为双腺体和混合腺体,因为它具有内分泌和外分泌功能。作为内分泌腺,它分泌激素到血液中。在作为外分泌腺时,它在分泌酶方面起着至关重要的作用,这些酶有助于分解十二指肠中的碳水化合物、脂肪、蛋白质和酸。更重要的是,胰腺分泌胰岛素激素,调节糖代谢。胰岛素过少会导致高血糖,以及肌肉和身体虚弱(一种称为糖尿病的疾病)。
观察胰腺的功能,可以发现它参与了对正常消化和血糖调节至关重要的化学物质的产生。除了在分泌人体重要酶中的作用外,胰腺作为外分泌系统的一部分,也产生消化液。这些液体在分解胃酸无法代谢的营养物质方面起着关键作用。这些液体最初在胰腺中呈碱性,但当它们通过胃并遇到其他物质时,它们会变成酸性。
卵巢是女性生殖器官,位于骨盆中,每个卵巢位于子宫的相对两侧。为了让你了解卵巢的形状和大小,我们可以认为它非常类似于杏仁的大小和形状。卵巢有两个特定功能:它们产生卵子,就像内分泌系统的其他腺体一样,它们产生女性激素。
卵巢实际上是女性激素的主要来源,包括雌激素和孕激素。这些激素在控制女性身体特征的发育中起着至关重要的作用,例如乳房、体型和体毛。更重要的是,卵巢也调节月经周期和怀孕。
睾丸是男性生殖器官,负责生产和储存数百万个微小的精子。睾丸呈卵形,可以长到约 5 厘米长和 3 厘米宽。睾丸确实在内分泌系统中起着至关重要的作用,因为它产生激素,主要是睾酮。当年轻男性进入青春期时,他们的睾丸实际上会产生越来越多的这种激素。更重要的是,这种激素会导致男孩声音变粗、肌肉变大、长出面部和身体毛发,并刺激精子的产生。
它是大脑的一部分,包含一些具有多种功能的小核。它在整合内分泌系统和神经系统中起着核心作用。下丘脑位于丘脑下方,脑干上方。下丘脑接收来自全身神经和大脑其他部位的信息。来自下丘脑的信号传送到垂体,垂体位于基底。一些产生直接作用的激素,这些激素储存在后叶垂体并从那里释放。其他下丘脑细胞产生激素,这些激素通过门脉血管输送到垂体前叶。这些激素要么促进要么抑制垂体前叶激素的释放。
下丘脑促进或抑制垂体前叶激素释放的方式是通过使用门脉系统和激素释放激素。激素释放激素包括生长激素、催乳素、卵泡刺激素、黄体生成素、促甲状腺激素和促肾上腺皮质激素。这些激素在激素释放激素(如抗利尿激素,ADH)的促进下由垂体前叶释放。一旦这些激素通过连接下丘脑和腺体的门脉到达垂体前叶,这些激素就会分泌到血液中,并被全身的特定受体吸收。
任何激素对细胞的影响取决于细胞的细胞内机制。激素只影响其膜上特定受体对应的受体分子。由于受体特异性,这些激素对其他类型细胞的影响很小。例如,在血管壁的平滑肌纤维中,儿茶酚胺会产生收缩,但在肝脏中,儿茶酚胺会使糖原分解和葡萄糖释放到血液中成为可能。
促激素 它是一种调节内分泌细胞或腺体功能的激素。它也是由垂体前叶产生和分泌的,靶向内分泌腺。促激素包括 TSH、卵泡刺激素 (FSH)、黄体生成素 (LH) 和促肾上腺皮质激素 (ACTH)。FSH 和 LH 的主要靶点是睾丸或卵巢。
非促激素包括催乳素 (PRL) 和促黑色素细胞激素 (MSH)。
生长激素由垂体前叶分泌,通过促性和非促性作用刺激生长。主要靶点是肝脏、骨骼和其他组织。
一些激素有非常特定的靶点,而另一些激素会影响身体的几乎所有细胞。大多数激素属于几个基本家族之一:肽类、氨基酸衍生物和蛋白质。许多内分泌腺会分泌不止一种激素。在这种情况下,腺体分泌的激素属于同一个家族。一般来说,每个家族通过一种特征性的机制来调节靶细胞的功能。它们都必须首先与能够特异性识别激素的受体分子结合。蛋白质和肽类激素与膜表面受体结合,并通过一系列涉及称为“第二信使”的小细胞质分子和称为蛋白激酶的酶的反应。这些激素通过使细胞质中的蛋白质磷酸化特定氨基酸残基来改变蛋白质的活性水平。此外,这些肽类和蛋白质激素在正常 pH 值下带电,无法穿过细胞膜。因此,这些激素必须与 G 蛋白偶联受体的细胞外域结合。另一方面,类固醇激素和甲状腺激素是疏水的。由于它们的物理特性,类固醇激素和甲状腺激素必须与细胞内受体结合,这些受体允许它们与受体结合后移动到细胞核中,直接影响基因的转录。
当激素水平过高时,激素的正常作用会被放大。这种效应被称为分泌过多。分泌过多的原因包括内分泌腺的良性和恶性肿瘤。体内激素失衡也可能来自体外,称为外源性激素或激动剂。外源性激素进入体内的过程被称为医源性。例如,当体内引入某些激素(如皮质醇)时,会导致下丘脑和垂体前叶腺体分泌的关闭。这会导致细胞质量的丢失,称为萎缩。相反,体内激素缺乏被称为分泌不足。分泌不足的主要原因是由于某种疾病过程导致腺体萎缩。
对任何激素反应的特异性在于接收细胞的特性,而不是激素传递到细胞的方式。只有具有适当受体分子的细胞才会做出反应,即使是会溶解穿过所有细胞膜的类固醇激素也是如此。任何激素对任何特定细胞的影响取决于细胞自身的细胞内机制。当激素与不同类型细胞上的特定受体结合时,其影响取决于细胞的性质。
激素控制涉及一个负反馈回路,从而实现体内稳态。体内存在多种类型的激素,因此也存在许多针对这些系统的不同反馈回路。其中一些非常简单,另一些则非常复杂。
激素控制的一个简单例子是胰岛素的反馈回路。胰岛素通过胰腺的血液细胞释放到血液中,它控制着大多数细胞从血液中去除葡萄糖的速度。胰岛素在胰岛β细胞中合成和储存。胰岛素的合成和释放是由血液中葡萄糖的增加触发的。其他信号,如血液中氨基酸浓度的增加、几种其他激素的存在和神经控制,会对胰岛素进入血液的增加产生影响。激素信号总是通过激素与其特定受体结合以及激素通过血液酶分解来终止。
D. Silverthorn. (2010). Human Physiology 6th Edition. San Francisco, California: Pearson
