放射肿瘤学/眼/眼黑色素瘤
外观
|
|
眼黑色素瘤
- 子页面: 随机证据
- 美国发病率每年 1,350 例(每 100,000 人 0.7 例)
- 最常见的原发性眼内恶性肿瘤(75%)[#2 视网膜母细胞瘤 (13%)]
- 中位年龄为 55 岁
- 白种人中更常见(白种人与非裔美国人比例为 8 比 1;白种人与亚洲人比例为 3 比 1)
- 起源于脉络膜黑色素细胞,黑色素细胞源自神经嵴细胞
- 强烈的紫外线照射 - 相对危险度 4.0-7.0
- 年龄增长
- 眼部和眼皮肤黑色素沉着症(即太田痣) - 恶性转化率为 4.6%
- 色素性虹膜痣
- 家族性 - 很少出现在错构痣综合征中
- 皮肤或眼黑色素瘤家族史
- 浅色虹膜
- 浅色皮肤色素沉着 & 易晒伤 - 相对危险度 2.0

- 大约 1/3 的患者无症状,作为偶然发现
- 视觉症状因位置而异
- 诊断通常不基于病理学,因为获取组织的风险很高,肿瘤播散的风险也很高,再加上超声检查的诊断准确率很高
- 肿瘤学中心临床诊断准确率约为 99%
- 临床病程不可预测,可能会出现晚期(46 年)的快速进展性失败
- 出现时转移罕见(约 1%),通常转移至肝脏(60-90%)、皮下结节、肺部
- 检查应包括胸部 X 光片、肝功能检查和 CT 扫描
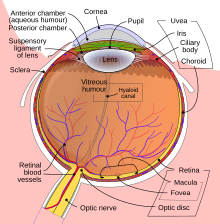
- 黑色素瘤发生在脉络膜
- 位于巩膜和视网膜之间的血管支持层
- 分为虹膜、睫状体、平坦部和脉络膜
- 黑色素瘤位置
- 80% 脉络膜
- 10-15% 睫状体
- <10% 虹膜
- 大小
- 应通过超声检查获得精确的大小
- 大小可以用平均视盘直径来估计(1 dd = 1.5 毫米)
- 高度可以用屈光度来估计(3 屈光度 = 1 毫米)
- 可能会向视网膜突出,形成典型的“纽扣”畸形
| 分期 | 顶端高度 | 基底直径 |
|---|---|---|
| 小 | <3 毫米 | 5 – 16 毫米 |
| 中等 | 3 – 10 毫米 | 5 – 16 毫米 |
| 大 | >10 毫米 | >16 毫米 |
| 弥漫性 | 扁平生长,厚度 <20% 基底尺寸 | |
| 转移 | 任何 N1 或 M1 | |
| 分期 | 顶端高度 | 基底直径 |
|---|---|---|
| T1 | <=2.5 毫米 | <=10 毫米 |
| T1a | 无眼外扩展 | |
| T1b | 显微镜下眼外扩展 | |
| T1c | 肉眼可见的眼外扩展 | |
| T2 | >2.5 – 10 毫米 | >10 - 16 毫米 |
| T2a | 无眼外扩展 | |
| T2b | 显微镜下眼外扩展 | |
| T2c | 肉眼可见的眼外扩展 | |
| T3 | >10 毫米 | >16 毫米 |
| T4 | T3 伴眼外扩展 | |
| N | N0 或 N1 | |
| M | M0 或 M1 | |
| 分期 | 描述 | |
|---|---|---|
| T1 | 仅限于虹膜 | |
| T1a | <=3 个时钟小时大小 | |
| T1b | >3 个时钟小时大小 | |
| T1c | 伴有黑色素瘤性青光眼 | |
| T2 | 扩展至睫状体和/或脉络膜 | |
| T2a | 伴有黑色素瘤性青光眼 | |
| T3 | 扩展至巩膜 | |
| T3a | 伴有黑色素瘤性青光眼 | |
| N | N0 或 N1 | |
| M | M0 或 M1 | |
- 梭形细胞 (30%):
- A 型 - 预后最佳,5 年 OS 率 = 95%
- B 型 - 预后中等,5 年 OS 率 = 85%
- 混合细胞 (65%):
- 包含梭形细胞和上皮样细胞,5 年 OS 率 = 83%
- 上皮样细胞 (5%):
- 预后最差,5 年 OS 率 = 60%
- 在发生转移性疾病后,生存率很低(中位数 7 个月),因此治疗的主要目标是在疾病局限于眼球时治愈疾病
- 历史上,摘除眼球是标准护理方法;然而,多达 20% 的病例被临床误诊
- 1978 年发表的数据回顾表明,摘除眼球可能会增加转移和随后的死亡风险。随后的分析对这一观察结果提出了质疑,但对替代疗法的寻找仍在继续
- 1980 年代的回顾性研究表明,放射治疗(质子或钴贴片)和摘除眼球的治疗结果相似
- 一项比较氦离子与 I-125 贴片近距离放射治疗的随机试验表明,以 I-125 剂量率提供的 70 Gy 不足以控制疾病
- 眼黑色素瘤协作研究 (COMS) 是一组在 1980 年代至 1990 年代进行的临床试验,旨在评估放射治疗在眼黑色素瘤管理中的作用
- 小肿瘤(高度 1-3 毫米,直径 >5 毫米)被前瞻性观察
- 中等肿瘤(高度 2.5-10.0 毫米,直径 <=16 毫米)被随机分配接受 I-125 贴片近距离放射治疗 (85 Gy) 或摘除眼球
- 大肿瘤(高度 >=10 毫米或直径 >=16 毫米)被随机分配接受摘除眼球前 EBRT 20/5 或仅摘除眼球
- COMS“小”研究表明,通过前瞻性随访,总生存率与一般人群相当
- COMS“中等”随机试验表明,摘除眼球和贴片近距离放射治疗的总生存率和死于转移性疾病的风险相当,将贴片近距离放射治疗确立为一种合理的初级治疗方法
- COMS “大型” 随机试验表明,眼球摘除术前放射治疗没有额外益处。
- 虽然人们一直在努力寻找非眼球摘除术治疗大型病灶的方法,但没有一种方法具有足够长的随访时间。此外,保留更多有用视力的益处似乎不太可能。
- 待续...
- COMS 拒绝治疗;2003 PMID 12834669 -- “脉络膜黑色素瘤延迟治疗或不治疗后的死亡率。”(Straatsma BR,Am J Ophthalmol. 2003 Jul;136(1):47-54。)
- 前瞻性研究。符合 COMS 标准但延迟治疗的患者。77 例患者延迟治疗,45 例患者参与本研究,42 例中等大小黑色素瘤。中位随访时间 5.3 年。
- 结果:52% 的患者随后接受了黑色素瘤治疗。中等大小黑色素瘤的 5 年生存率为 70%,而参与 COMS 研究的患者为 82%(无统计学意义)。死亡风险为 1.54 倍(0.93-2.56)。42% 的死亡病例中出现转移性疾病。
- 结论:最初观察到的死亡率更高,死亡风险也更高,有趋于显著的趋势。
- COMS 小型肿瘤 (1986-1989)
- 前瞻性研究。204 例患者,小型脉络膜黑色素瘤(高度 1.0-3.0 毫米,直径 ≥ 5.0 毫米),不符合 COMS 标准。治疗:8% 的患者在入组时接受治疗,另外 33% 的患者在随访期间接受治疗。中位随访时间 7.7 年。
- 结果;1997 PMID 9230829 -- “小型脉络膜黑色素瘤患者的死亡率。COMS 报告 No. 4. 协作眼黑色素瘤研究组。”([无署名作者],Arch Ophthalmol. 1997 Jul;115(7):886-93。)
- 结果:5 年生存率为 94%(与预期的一般人群死亡率 12% 相比;然而,患有严重疾病的患者被排除在 COMS 之外),8 年生存率为 85%;22% 的死亡归因于转移性黑色素瘤,其中 67% 发生在 5 年后。
- 结论:死于小型黑色素瘤的风险很低。
- 预测因子;1997 PMID 9400787 -- “小型脉络膜黑色素瘤生长和治疗的预测因子:COMS 报告 No. 5. 协作眼黑色素瘤研究组。”([无署名作者],Arch Ophthalmol. 1997 Dec;115(12):1537-44。)
- 结果:2 年后生长至符合 COMS 入组标准的比例为 21%,5 年后为 31%。
- 负面因素:高度和直径、橙色色素、无 黄斑脂质沉着体、肿瘤附近无视网膜色素。
- 结论:约 30% 的小型肿瘤会在 5 年内生长。
- 历史上唯一的一种治疗方法。
- 1978 年发表的数据回顾表明,眼球摘除术可能会增加转移和死亡的风险。随后的分析对这一观察结果提出了质疑,但对替代治疗方法的探索仍在继续。COMS 中等大小肿瘤的随机数据显示,眼球摘除术和近距离放射治疗的转移率没有差异(12 年分别为 17% 和 21%)。
- 治疗方法
- 眼壁(经巩膜或层状)肿瘤切除术 - 可能会用于高度选择性的患者,通常与辅助放射治疗一起使用。
- 眼球摘除术 - 历史上是金标准。如今的适应症包括患者要求、替代疗法失败、肿瘤占眼内体积的 40% 以上、肿瘤位于失明或疼痛的眼球、明显的新血管形成。除非眼球疼痛,否则不应在转移性疾病的情况下进行眼球摘除术。
- 眼眶摘除术 - 适应症包括弥漫性眼外延展,无转移。
- 荟萃分析;1992(1966-1988)PMID 1531290 -- “脉络膜黑色素瘤死亡率的回顾。II. 眼球摘除术后 5 年死亡率的荟萃分析,1966 年至 1988 年。”(Diener-West M,Arch Ophthalmol. 1992 Feb;110(2):245-50。)
- 汇总分析。8 项研究报告了 5 年死亡率与大小的关系。
- 眼球摘除术后的 5 年生存率
- 小型肿瘤:84%
- 中等大小肿瘤:68%
- 大型肿瘤:47%
- 回顾;1978 PMID 352389 -- “含有恶性黑色素瘤的眼球摘除术是否能预防或加速肿瘤细胞的扩散。”(Zimmerman LE,Br J Ophthalmol. 1978 Jun;62(6):420-5。)
- 对生存数据的回顾表明,1)眼球摘除术前死亡率约为每年 1%,2)眼球摘除术后死亡率突然上升至第二年约 8%,3)约 2/3 的死亡归因于手术时肿瘤栓子的扩散。
随机研究
- COMS 中等大小肿瘤 (1987-1998)
- 随机研究。1317 例患者。脉络膜黑色素瘤,高度 2.5-10.0 毫米,大小 ≤ 16.0 毫米。不符合标准的患者包括与视神经相连的患者。方案 1)眼球摘除术与方案 2)I-125 近距离放射治疗。
- 近距离放射治疗:巩膜外间质板,肿瘤基底边缘外 2-3 毫米(即比最大基底直径大 4-6 毫米)。如果靠近视神经,允许有缺口。剂量学基于 TG43。如果肿瘤高度为 2.5-4.9 毫米,则处方剂量距巩膜内表面 5 毫米;如果肿瘤高度 ≥ 5 毫米,则处方剂量距顶端。剂量为 85 Gy(剂量率为 0.42-1.05 Gy)。危及器官包括巩膜(距间质板表面 1 毫米)、视神经(视神经盘中心)、黄斑(中央凹)、对侧视网膜(沿球体直径距巩膜表面 22 毫米)。
- 5 年;2001 PMID 11448319 -- “COMS 碘 125 近距离放射治疗脉络膜黑色素瘤的随机试验,III:初始死亡率结果。COMS 报告 No. 18。”(Diener-West M,Arch Ophthalmol. 2001 Jul;119(7):969-82。)中位随访时间 2 年,81% 的患者随访时间 ≥ 5 年,32% 的患者随访时间 ≥ 10 年。
- 结果:5 年生存率,眼球摘除术组为 81%,I-125 组为 82%(无统计学意义);死于转移性疾病的风险,眼球摘除术组为 11%,I-125 组为 9%(无统计学意义)。
- 预测因子:年龄、高度、直径、距视神经距离、吸烟。
- 毒性:I-125 组的 5 年视力 < 20/200 的比例为 63%,< 5/200 的比例为 45%,眼球摘除术组为 12%。
- 结论:眼球摘除术和 I-125 近距离放射治疗的死亡率没有差异。
- 第二原发癌;2005 PMID 15883277 -- “COMS 脉络膜黑色素瘤治疗试验入组后发生的第二原发癌:COMS 报告 No. 25。”(Diener-West M,Arch Ophthalmol. 2005 May;123(5):601-4。)
- 亚组分析。2320 例患者,按照方案进行例行随访。
- 结果:8% 的患者出现了第二原发癌(前列腺癌 23%,乳腺癌 17%);51% 的患者死亡(其中 33% 死于转移性黑色素瘤)。
- 放射治疗:没有增加风险。
- 结论:例行医学监测非常重要。
- 生活质量;2006 PMID 16476893 -- “碘 125 近距离放射治疗与眼球摘除术治疗脉络膜黑色素瘤后的生活质量:协作眼黑色素瘤研究 5 年结果:COMS QOLS 报告 No. 3。”(Melia M,Arch Ophthalmol. 2006 Feb;124(2):226-38。)
- 亚组分析。209 例患者;电话访谈。
- 结果:两组在视力相关活动和身体/眼球疼痛方面的困难程度都显著更差。两组之间存在细微差异;近距离放射治疗组在驾驶和周边视力方面在 2 年时优于眼球摘除术组,但在治疗后的 3-5 年内没有差异。
- 副作用:近距离放射治疗组的焦虑评分更差。
- 结论:近距离放射治疗组在治疗后的头 2 年内视功能更好,之后没有差异,但焦虑更严重。
- 12 年;2006 PMID 17159027 -- “COMS 碘 125 近距离放射治疗脉络膜黑色素瘤的随机试验:V. 12 年死亡率和预后因素:COMS 报告 No. 28。”(COMS,Arch Ophthalmol. 2006 Dec;124(12):1684-93。)中位随访时间 5 年,39% 的患者随访时间 ≥ 12 年。
- 结果:12 年生存率,眼球摘除术组为 59%,I-125 组为 57%(无统计学意义);死于转移性疾病的风险,眼球摘除术组为 17%,I-125 组为 21%。
- 预测因子:年龄、直径。
- 结论:眼球摘除术和 I-125 近距离放射治疗的生存率没有差异。
回顾性研究
- MGH;1990(1965-1984)PMID 2374681 -- “葡萄膜黑色素瘤替代疗法的相对生存率。”(Seddon JM,Ophthalmology. 1990 Jun;97(6):769-77。)
- 回顾性研究。1051 例葡萄膜黑色素瘤患者:556 例接受质子束治疗(中位随访时间 5.3 年),与 238 例接受眼球摘除术治疗的患者(中位随访时间 8.8 年,同一时期)进行比较,与 257 例先前接受眼球摘除术的患者(中位随访时间 17.0 年)进行比较。
- 结果:所有原因死亡率的相对风险,早期手术十年组为 1.6,当前手术十年组为 1.2,与质子束组相比;2 年的特定生存率,6 年后没有差异。
- 结论:眼球摘除术和质子束的生存率没有差异。
- 曼哈顿眼耳医院;1988 PMID 3415941 -- “钴间质板与眼球摘除术治疗葡萄膜黑色素瘤:生存率比较。”(Adams KS,Br J Ophthalmol. 1988 Jul;72(7):494-7。)
- 回顾性研究。639 例葡萄膜黑色素瘤患者;223 例接受钴间质板治疗(中位随访时间 4.3 年),与 416 例接受眼球摘除术治疗的患者进行比较。
- 结果:生存率没有差异。
- 预测因子:肿瘤位置、最大肿瘤尺寸。
- 结论:眼球摘除术和钴间质板的生存率没有差异。
- COMS 大型肿瘤 (1986-1994)
- 随机研究。1003 例患者。脉络膜黑色素瘤,高度 > 2 毫米且直径 ≥ 16 毫米,或高度 ≥ 10 毫米,无论直径大小,或高度 ≥ 8 毫米且靠近(< 2 毫米)视神经。不符合标准的患者包括巩膜外延展 ≥ 2 毫米的患者。方案 1)单独眼球摘除术与方案 2)20/5 外照射放射治疗,在最后一次治疗当天进行眼球摘除术。目标是脉络膜黑色素瘤、眼球后半部、1 厘米边缘。
- 5 年;1998 PMID 9645716 -- “协作眼黑色素瘤研究 (COMS) 大尺寸脉络膜黑色素瘤术前放疗的随机试验 II:初始死亡率结果。COMS 报告 No. 10.)([无署名作者],Am J Ophthalmol. 1998 Jun;125(6):779-96。)
- 5 年结果:单独眼球摘除术组的生存率为 57%,放射治疗+眼球摘除术组为 62%(无统计学意义);死于黑色素瘤的比例,单独眼球摘除术组为 28%,放射治疗+眼球摘除术组为 26%(无统计学意义)。
- 预后因素:年龄和直径。
- 结论:使用 20/5 进行术前放射治疗没有生存益处。
- 并发症;1998 PMID 9744369 -- “协作眼黑色素瘤研究 (COMS) 大尺寸脉络膜黑色素瘤术前放疗的随机试验 III:眼球摘除术后的局部并发症和观察结果 COMS 报告 No. 11。”([无署名作者],Am J Ophthalmol. 1998 Sep;126(3):362-72。)
- 并发症:放射治疗组的急性并发症更多(8% vs. 4%),但都是轻微的。5 年并发症:义眼运动控制不良,眼球摘除术组为 16%,放射治疗组为 19%。
- 结论:并发症很少见,轻微,并且相当。
- 10 年;2004 PMID 15629284 -- “协作眼黑色素瘤研究 (COMS) 大尺寸脉络膜黑色素瘤术前放疗的随机试验:IV. 10 年死亡率结果和预后因素。COMS 报告 No. 24。”(Hawkins BS,Am J Ophthalmol. 2004 Dec;138(6):936-51。)中位随访时间 5 年。
- 10 年结果:两组的生存率均为 39%(无统计学意义);死于黑色素瘤转移,放射治疗+手术组为 45%,单独手术组为 40%。
- 死亡的预测因子:年龄 > 60 岁,直径 ≥ 18 毫米。如果两者都满足,则 10 年生存率为 20%;如果两者都不满足,则生存率为 58%。
- 结论:术前放射治疗没有生存优势。
回顾性研究
- 德国;2002 PMID 12359606 -- “碘 125 籽粒植入近距离放射治疗与经巩膜肿瘤切除术在治疗大葡萄膜黑色素瘤中的应用” (Bechrakis NE, 眼科学. 2002 年 10 月;109(10):1855-61.)
- 回顾性研究。152 名大葡萄膜黑色素瘤患者。接受经巩膜肿瘤切除术或碘-125 籽粒植入近距离放射治疗。平均高度 9.4 毫米,平均直径 14.5 毫米,平均距视神经盘 9.9 毫米。平均随访 2.3 年
- 结果:视力 >20/200,TTR 组 61% 对比 碘-125 籽粒植入近距离放射治疗组 6% (SS)。眼球保留率和死亡率无差异
- 毒性:继发性青光眼 6% 对比 33% (SS)
- 结论:与碘-125 籽粒植入近距离放射治疗相比,TTR 具有更好的视觉功能和更少的青光眼发生率
- ABS 建议;2003 - PMID 12738332 — “美国近距离放射治疗协会关于葡萄膜黑色素瘤近距离放射治疗的建议”。Nag S 等人. 国际放射肿瘤生物物理学杂志. 2003 年 6 月 1 日;56(2):544-55。
- 患者选择:小黑色素瘤 (<2.5 毫米高度,<10 毫米直径):观察肿瘤生长情况。中等黑色素瘤 (2.5 - 10 毫米高度,<16 毫米直径):巩膜外板,不需要组织样本。大黑色素瘤 (>10 毫米高度或 >16 毫米直径):部分患者可能适合使用板式治疗。不适合近距离放射治疗:明显的巩膜外延伸,环状黑色素瘤,>50% 睫状体受累
- 剂量:碘-125 剂量最小 85 Gy 到肿瘤顶点,剂量率 0.6-1.05 Gy/h 使用 TG-43 (假定点源近似,没有各向异性校正,没有屏蔽侧衰减或背散射,以及硅胶插入物)
- 指南规定了患者选择、剂量、同位素选择、处方、板式设计和制造以及并发症
同位素注意事项
- 碘-125:标准,低能,在 COMS 试验中是强制性的
- 钯-103:比碘-125 能量更低,剂量衰减更快。种子尺寸与碘-125 相同
- 钌-106:剂量衰减更快,可以更多地保护正常的眼部结构。巩膜照射剂量最小 300-400 Gy,肿瘤顶点剂量最小 80-100 Gy 是合理的治愈剂量。如果肿瘤顶点 <= 5 毫米,可以满足参数,是治疗小型黑色素瘤的良好选择。Bertil Damato;2005 PMID 15913907 — “钌-106 籽粒植入近距离放射治疗脉络膜黑色素瘤后的局部肿瘤控制” Damato B. 国际放射肿瘤生物物理学杂志,第 63 卷,第 2 期,第 385-391 页,2005 年。
- 钴-60:高能伽马射线,可能会导致未受影响的眼部结构和医护人员接受大量的剂量
- 铱-192:与钴-60 相同
视觉并发症
- 托马斯杰斐逊大学;2000 PMID 10980767 — “葡萄膜黑色素瘤的板式放射治疗:1106 例连续患者的长期视觉结局”。Shields CL. 档案眼科学。2000 年 9 月;118(9):1219-28。
- 1106 名患者,初始视力优于 20/100,跟踪其视力变化。5 年时 34% 患者出现视力下降 (<20/200),10 年时 68% 患者出现视力下降。
- 预测视力不良的因素包括肿瘤厚度增加、距中央凹 <5 毫米、年龄 > 60 岁、复发和钴。
- 结论:距中央凹/视神经盘 >5 毫米、使用碘-125 的小型肿瘤,视觉功能保存最好。
黄斑水肿
- 最早可在板式放射治疗后 4 个月出现,发病率峰值在 12-18 个月
- 与显著的视力下降有关
- 托马斯杰斐逊大学的随机对照试验表明,眼周曲安奈德具有显著的益处
- 托马斯杰斐逊大学 (2005-2005) -- 板式放射治疗 +/- 眼周曲安奈德
- 随机对照试验。163 名新诊断的葡萄膜黑色素瘤患者,碘-125 籽粒植入近距离放射治疗。第 1 组) 对照组 vs. 第 2 组) 板式植入时眼周注射曲安奈德醋酸酯 (40 mg/1 ml),4 个月后和 8 个月后再次注射。光学相干断层扫描
- 2009 PMID 19481812 -- “眼周曲安奈德预防葡萄膜黑色素瘤板式放射治疗后黄斑水肿的随机对照试验”。(Horgan N, 眼科学。2009 年 5 月 28 日。) 平均随访 >1.5 年
- 结果:黄斑水肿控制 58% 对比 曲安奈德组 36% (SS)。NNT 4.5 名患者。中度视力下降 48% 对比 31% (SS),重度视力下降 15% 对比 5% (SS)
- 毒性:眼压升高 (NS),白内障进展 (NS)
- 眼周曲安奈德有助于降低黄斑水肿和中度/重度视力下降的风险
- 塔夫茨大学;2009 (2000-2007) PMID 19286331 -- “伽马刀立体定向放射治疗治疗脉络膜黑色素瘤的剂量递减”。(Schirmer CM, 国际放射肿瘤生物物理学杂志. 2009 年 9 月 1 日;75(1):170-6. Epub 2009 年 3 月 13 日.)
- 回顾性研究。14 名患者,接受 SRS 治疗。平均边缘剂量 22 Gy (20-25)。平均肿瘤体积 1.1 cc
- 结果:局部控制率 93%。1 名患者出现眼内和远处转移
- 毒性:36% 患者视觉保存
- 结论:脉络膜黑色素瘤可以使用边缘剂量 <25 Gy 安全地治疗
- 尼斯医院;2010 (1991-2007) PMID 19910136 -- “尼斯大学医院质子束放射治疗葡萄膜黑色素瘤:16 年经验”。(Caujolle JP, 国际放射肿瘤生物物理学杂志. 2010 年 9 月 1 日;78(1):98-103. Epub 2009 年 11 月 10 日.)
- 回顾性研究。886 名葡萄膜黑色素瘤患者,T1 4%,T2 47%,T3 46%,T4 2%。中位随访 5.3 年
- 结果:局部控制率 5 年 94%,10 年 92%。5 年 OS 率 T1 92%,T2 89%,T3 67%,T4 62%;10 年 OS 率 86%,78%,43%,41%。眼球保留率 5 年 91%,10 年 87%。死亡预测因素:年龄较大、厚度较大、基底直径较大、体积较大以及体积/眼球比率较高
- 结论:已报道的结局
- 哈佛大学 (1989-1998) -- 质子 70 CGE 对比 质子 50 CGE
- 随机对照试验。188 名患有小型/中等脉络膜黑色素瘤 (<15 毫米直径,<5 毫米高度) 的患者,距视神经盘或中央凹 4 个视神经盘直径以内。第 1 组) 50 CGE 对比 第 2 组) 70 CGE
- 2000 PMID 10865313 -- “脉络膜黑色素瘤治疗中不同放射剂量随机对照试验”。(Gragoudas ES, 档案眼科学。2000 年 6 月;118(6):773-8.)
- 5 年结局:视力 >20/200,两组相似,均为 55%;肿瘤再生相似,约为 3%;转移相似,约为 8%
- 毒性:50 CGE 组视力下降显著更少;放射性视神经病变或黄斑病变无差异
- 结论:较低剂量导致相似的结局,视力下降相似,但视觉视野下降改善
- 加州大学旧金山分校;1993 PMID 8414414 -- “氦离子与碘 125 籽粒植入近距离放射治疗治疗葡萄膜黑色素瘤的比较。一项前瞻性、随机、动态平衡试验”。(Char DH, 眼科学。1993 年 10 月;100(10):1547-54.)
- 随机对照试验。184 名患者,直径 <15 毫米,厚度 <10 毫米。第 1 组) 氦离子治疗 vs. 第 2 组) 碘-125 籽粒植入近距离放射治疗。两组剂量均为 70 Gy,但交付方式显著不同:氦离子在 2 分钟内以 70/5 的速度给予,而碘-125 以 0.7-0.75 Gy /hr 的连续低剂量率给予
- 结果:局部失败率,氦离子组 0% 对比 13%;板式治疗后眼球摘除率高出 2 倍。生存率无差异
- 毒性:氦离子治疗后出现更多前部节段并发症。
- 结论:放射治疗可以用于治疗葡萄膜黑色素瘤,并保留眼球。氦离子治疗效果更好
- 评论:结果导致板式治疗的剂量和剂量率增加
- 托马斯杰斐逊大学;1999 PMID 10037576 -- “碘 I 125 籽粒植入近距离放射治疗睫状体脉络膜黑色素瘤后的早期巩膜坏死”。(Correa ZM, 档案眼科学。1999 年 2 月;117(2):259-61.)
- 病例报告。62 岁男性,睫状体脉络膜黑色素瘤,接受碘-125 籽粒植入近距离放射治疗
- 结果:治疗后 1 个月内出现巩膜坏死伴肿瘤脱出
- 哈佛大学;2010 (1961-2000) PMID 20472356 -- “分次质子束治疗后葡萄膜黑色素瘤复发:重新照射患者与眼球摘除患者生存率比较”。(Marucci L, 国际放射肿瘤生物物理学杂志. 2010 年 5 月 14 日。[Epub 提前出版])
- 回顾性研究。73 名质子束治疗后复发的患者,接受 PT 治疗 (42%) 或眼球摘除 (58%)。肿瘤较大的患者接受眼球摘除,位置或睫状体受累无差异。中位随访 5 年
- 结果:中位OS PT 7.5 年,而摘除眼球为 3.5 年,5 年 OS 为 63% 对比 36%(SS),DM 为 34% 对比 69%(SS)。
- 结论:复发患者的生存率不受第二次 PT 治疗的影响。
